Em busca de uma nova arma contra o diabetes tipo 1, forma da doença que costuma afetar crianças e adolescentes, cientistas da Holanda e dos EUA desenvolveram uma espécie de vacina às avessas, projetada para amansar o sistema de defesa do organismo.
A estratégia faz sentido porque essa forma de diabetes surge quando o corpo do próprio paciente se volta contra ele, destruindo as células do pâncreas que produzem o hormônio insulina.
Com cada vez menos insulina em seu organismo, o paciente se torna incapaz de controlar os níveis de açúcar no sangue, o que pode levá-lo à morte se ele não repuser o hormônio com frequência.
A nova abordagem conseguiu impedir que o pâncreas dos pacientes sofresse mais danos e, em alguns casos, parece ter feito com que o organismo deles aumentasse sua produção natural de insulina. Além disso, as células de defesa que estavam atacando as "fábricas" do hormônio passaram a sumir.
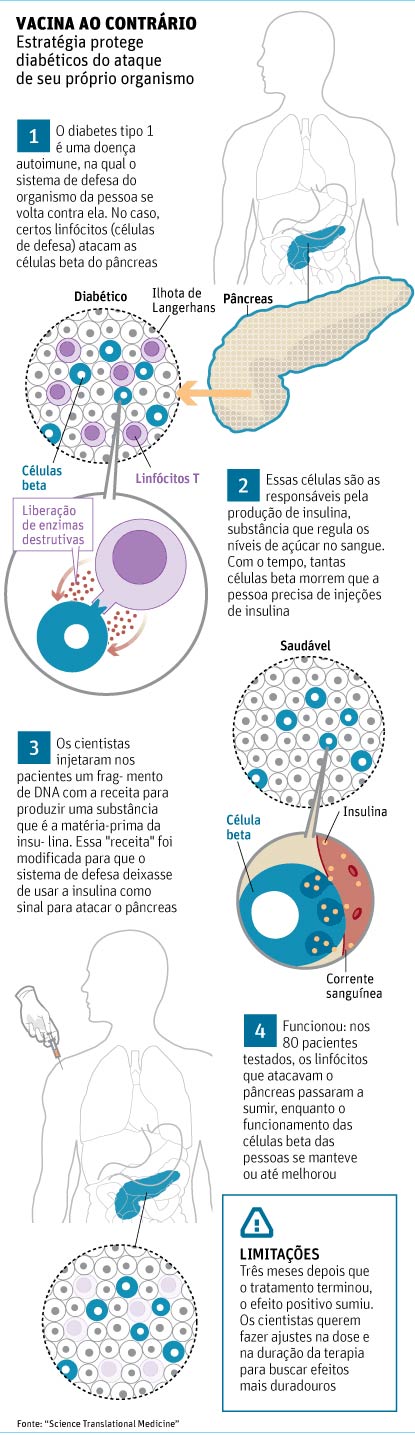
Esses efeitos positivos acabaram passando três meses depois das 12 semanas de tratamento experimental, mas os autores da pesquisa pretendem verificar se é possível obter efeitos mais duradouros com um tempo maior de terapia.
DNA
O estudo, coordenado por Bart Roep, da Universidade de Leiden, na Holanda, está na edição desta semana da revista especializada "Science Translational Medicine".
Em essência, o que os pesquisadores criaram é uma vacina de DNA "ao contrário".
Grosso modo, vacinas funcionam apresentando ao sistema imunológico (de defesa) um exemplo do inimigo que ele precisa enfrentar (como bactérias enfraquecidas ou fragmentos de um vírus).
Com base nessa pista, o sistema de defesa se prepara, fabricando anticorpos ou células para atacar tal adversário.
No diabetes tipo 1, esse sistema falha, e um dos erros é que certas células de defesa, os linfócitos T CD8, põem-se a destruir as células produtoras de insulina do pâncreas. A intenção dos pesquisadores era aumentar a tolerância do sistema imune dos doentes à insulina e evitar esse ataque suicida.
"Imagine um pit bull ou outro cão bravo. Se ele for criado comigo desde pequeno, perco o medo", compara o médico Carlos Eduardo Couri, especialista em diabetes da Faculdade de Medicina da USP de Ribeirão Preto.
Para conseguir isso, Roep e companhia injetaram, num grupo de 80 pacientes, um fragmento sintético de DNA, no qual havia o gene que contém a receita para a produção da proinsulina (matéria-prima da insulina).
Eles alteraram ligeiramente as "letras" químicas dessa receita, no entanto, de modo que o sistema imune encarasse de forma mais calma a molécula. Deu certo, ao menos temporarivamente.
Couri lembra que a técnica apresenta limitações.
"Os pacientes em geral são diagnosticados quando o pâncreas já perdeu entre 70% e 80% da capacidade."
O pesquisador da USP aponta também que em nenhum momento os pacientes do estudo internacional puderam dispensar o uso da insulina. "Tudo isso leva a gente a crer que é preciso ser muito mais agressivo para conseguir um avanço real."
Da Folha de SP